白内障·緑内障年間手術実績800件以上。休日診療・駐車場あり。 当日予約可能です。お電話ください。小児眼科も診察中です。 緑内障、斜視、結膜炎、飛蚊症、ドライアイ、アレルギー多数
目の病気Q&A/緑内障の原因・検査・症状・治療【眼科専門医が解説】

緑内障の原因・検査・症状・治療【眼科専門医が解説】

緑内障とは、眼圧によって視神経が圧迫されて、視野が狭まってしまう病気のことです。

緑内障の原因と分類

緑内障とは、眼圧によって視神経が圧迫されて、視野が狭まってしまう病気のことです。
眼圧とは、眼球内の圧力のことです。眼球は、ボールのようなもので、ボールに空気を入れすぎると空気圧が高くなり、少ないと低くなる。この空気圧にあたるものが眼圧です。
ボールの中身は空気ですが、眼球の中身のほとんどは水です。
眼球の中を満たしている水のことを房水と言います。
房水は、角膜(黒目)と虹彩(茶目)の間の隅角で作られ、繊維柱帯という網目状の部分を通って、排水管にあたるシュレム管から排出されます。
この水の排出が悪くなると、眼圧が上がります。
この眼圧が上がると、ボールのように弾けることはありませんが、眼球の後ろにある視神経という神経が傷ついてしまします。
視神経は、圧に弱く、眼圧による影響を受けやすいことが分かっています。
視神経とは、眼球に映ったものを脳に届ける機能をになっています。
この視神経が圧迫されると、数が減り視野(見える範囲)が狭まってしまします。
緑内障の原因は一つではありません。
タイプによって様々です。
緑内障の分類(タイプ)は以下のように分けれれます。
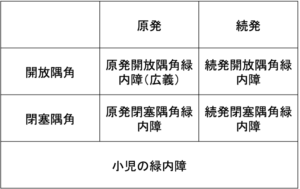
原発開放隅角緑内障(広義)
・ 原発開放隅角緑内障(primary open angle glaucoma, POAG)
特徴: 開放隅角,GONあり,眼圧高値(>20 mmHg)
・正常眼圧緑内障(normal tension glaucoma, NTG)
特徴: 開放隅角,GONあり,眼圧正常(≦20 mmHg) があります。
原発開放隅角緑内障は、隅角(房水の出口)はつまってはいないのですが、目の中の排水管(シュレム管)や排水口の通りが悪くなり、眼圧が上がってきます。
生来(生まれつき)房水の排出能力が低く、歳をとるにつれて、シュレム管(排水管)の機能が落ち、眼圧が上昇してきます。
一方、正常眼圧緑内障は、眼圧は正常にもかかわらず、神経が弱いため眼圧が高くないのに視神経に影響を及ぼしてしまうことによって起きます。
原発閉塞隅角緑内障(と類縁疾患)
・原発閉塞隅角緑内障(primary angle closure glaucoma, PACG)
特徴:閉塞隅角,GONあり,眼圧高値(>20 mmHg)
(類縁疾患)
・原発閉塞隅角症(primary angle closure, PAC)
特徴: 閉塞隅角,GONなし,眼圧高値または器質的周辺虹彩前癒着(peripheral anterior synechia, PAS)あり
・原発閉塞隅角症疑い(primary angle closure suspect, PACS)
特徴: 閉塞隅角,GONなし,眼圧高値なし,器質的周辺虹彩前癒着なし,機能的
隅角閉塞(appositional angle closure)あり
・ 急性原発閉塞隅角緑内障(Acute PACG), 急性原発閉塞隅角症(Acute PAC)
特徴:急激な眼圧上昇と随伴症状
このタイプは、隅角という房水の出口が詰まってしまい眼圧が上がります。
このタイプの患者さんは、生来(生まれつき)隅角が狭く、歳を重ねるにつれ、眼の中のレンズである水晶体が分厚くなり、それによって、隅角が狭くなることによって徐々に眼圧が上がっていきます。
続発緑内障(secondary glaucoma)
には、以下のような分類と原因があります。
・続発開放隅角緑内障(secondary open angle glaucoma, SOAG)
特徴: 開放隅角,GONありまたはなし,眼圧高値
原因 /線維柱帯と前房の間に房水流出抵抗の主座がある: 血管新生(開放隅角期)など
原因/線維柱帯に房水流出抵抗の主座がある: ステロイド, 落屑物質, アミロイド, ぶどう 膜炎, 水晶体物質, 外傷, 眼科手術, 眼内異物, 眼内腫瘍, 虹彩色素など
原因/ Schlemm管より後方に房水流出抵抗の主座がある: 上強膜静脈・上眼静脈圧亢進 など
・ 続発閉塞隅角緑内障(secondary angle closure glaucoma, SACG)
特徴: 閉塞隅角,GONありまたはなし,眼圧高値
原因/ 瞳孔ブロックによる: 虹彩後癒着による膨隆虹彩など
原因/ 瞳孔ブロック以外の原因による虹彩-水晶体の前方移動による直接隅角閉塞
原因/水晶体より後方に存在する組織の前方移動による: 悪性緑内障, 眼内充填物質, 大量の眼内出血, 未熟児網膜症など
原因/ 前房深度に無関係に生じる周辺前癒着による: 血管新生(閉塞隅角期), 虹彩角 膜内皮(ICE)症候群, ぶどう膜炎, 手術, 外傷など
小児緑内障(childhood glaucoma)
以下のような分類と原因があります。
原発小児緑内障(primary childhood glaucoma)
・ 原発先天緑内障(primary congenital glaucoma, PCG)
原因/ 隅角形成異常による高眼圧,眼球拡大(牛眼)あり,~2歳 p 若年開放隅角緑内障(juvenile open angle glaucoma, JOAG)
原因/ 隅角形成異常による高眼圧,眼球拡大(牛眼)なし,4歳
・ 続発小児緑内障(secondary childhood glaucoma)以下のような分類と原因があります。
先天全身疾患に関連した緑内障(glaucoma associated with non-acquired systemic disease or syndrome)
原因/ ダウン症, 結合組織異常(マルファン症候群, Weill-Marchesani症候群), 代謝異常(ホモシスチン尿症, Lowe症候群, ムコ多糖症), 母斑症(神 経線維腫症, Sturge-Weber症候群, Klippel-Trenaunay-Weber症候群), Rubinstein-Taybi症候群, 先天性風疹症候群など
のように分類されます。
このように多岐にわたる緑内障の原因に対して当院では、わかりやすい説明を心がけています。
参考文献・根拠
参考文献・根拠:日本緑内障学会:緑内障診療ガイドライン日眼会誌107:126-157 2003


視野狭窄
-
開放隅角緑内障では、病気がかなり進行するまで自覚症状はほとんどありません。眼圧に関しては、正常眼圧緑内障が多いことに加え、20mmHgを少し超える程度の軽度の眼圧上昇では、特に異常を自覚することがないからです。初期から中期の視野障害は視野検査では検出されますが、視野に関しては、患者さんが視野の欠けを自覚することはまれです。
閉塞隅角緑内障では、発作を起こす前には通常、眼圧はほぼ正常なことが多いので自覚症状はありません。しかし、急性発作を起こすと眼圧が急激に(通常40~60mmHg程度まで)上昇するため、見え方の異常のほかに強い頭痛や目の痛みを伴います。
眼痛
-
緑内障発作などで起きます。眼痛を感じたら、至急医療機関を受診してください。

緑内障の検査

緑内障の検査は、ただ検査機器を使った検査でだけではありません。・問診・視診も大事になってきます。
緑内障の問診
緑内障を引き起こす原因やリスクは多岐にわたり、それらを拾い上げるために問診を行います。具体的な内容は以下の通りです。
①緑内障の危険因子
→ 高血圧, 低血圧, 糖尿病, 偏頭痛, 睡眠時無呼吸症候群など
ステロイド薬を含めた薬物使用歴 p 全身・局所(皮膚・眼)
②全身疾患の既往歴
→心疾患, 呼吸器疾患を含めた慢性的な重症疾患
③眼疾患の既往歴, 手術歴
→ 特に屈折矯正手術や外傷の既往
④家族歴
→緑内障を含めた眼疾患, 血縁者の視機能障害
⑤薬物アレルギーの有無
⑥ 他医における眼圧, 眼底, 視野など診断および治療に関する情報
⑦急性緑内障発作を示唆する症状
→霧視, 虹視症, 眼痛, 頭痛, 充血
緑内障の視診
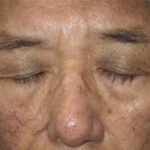
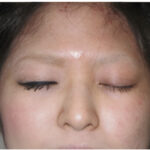
緑内障を合併する病気に特異的な皮膚所見などを視診で拾い上げます。
• 顔面皮膚
– アトピー性皮膚炎
– 太田母斑:色素斑
– Sturge-Weber症候群:皮膚血管腫
• 顔貌
– Axenfeld-Rieger症候群:鳥様顔貌、歯牙異常
緑内障の検査
緑内障の検査には、大きく、細隙灯顕微鏡検査、眼圧検査、隅角検査があります。
それぞれについて詳しく説明していきます。
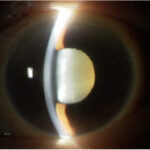
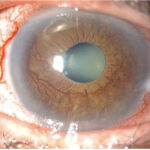
緑内障における細隙灯顕微鏡検査
細隙灯顕微鏡検査では、・角結膜・前房・虹彩・水晶体を観察します。
緑内障の検査:細隙灯顕微鏡検査において角結膜でみるポイント
・角膜浮腫(急性緑内障発作,角膜内皮障害)
・Haab線(=Descemet 膜破裂)(牛眼)
・角膜後面沈着物(ブドウ膜炎),
・角膜後面紡錘状色素沈着(=Krukenberg spindle)(色素散乱症候群)
緑内障の検査:細隙灯顕微鏡検査において前房でみるポイント
・細胞微塵とフレアの有無(ブドウ膜炎)
緑内障の検査:細隙灯顕微鏡検査において虹彩でみるポイント
・虹彩前方膨隆している場合(=瞳孔ブロック)(PACG)
・虹彩と角膜または隅角線維柱帯と前癒着(PACG, SACG) p 水晶体との後癒着,虹彩結節(ブドウ膜炎)
・虹彩の血管新生(血管新生緑内障)
・虹彩萎縮(先天眼形成異常に関連した緑内障 など)
・ 瞳孔縁の落屑物質(落屑緑内障)
・ 虹彩前方膨隆している場合(=瞳孔ブロック)(PACG)
・ 虹彩と角膜または隅角線維柱帯と前癒着(PACG, SACG) p 水晶体との後癒着,虹彩結節(ブドウ膜炎)
・ 虹彩の血管新生(血管新生緑内障)
・ 虹彩萎縮(先天眼形成異常に関連した緑内障 など)
・ 瞳孔縁の落屑物質(落屑緑内障)
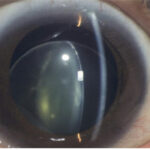
緑内障の検査:細隙灯顕微鏡検査において水晶体でみるポイント
・大きさ・形状の異常(膨隆水晶体, 球状水晶体など), 水晶体の位置異常
(水晶体脱臼, 水晶体亜脱臼など)
・位置異常, 白内障進行による水晶体厚増加(隅角閉塞の原因)
・成熟あるいは過熟白内障(水晶体融解緑内障)

-150x150.jpg)
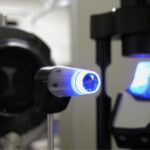
緑内障における眼圧検査
眼圧は緑内障を診断するための非常に大事な指標です。ただし、日本人には、視神経が圧迫されているにもかかわらず眼圧検査では眼圧が高く出ない正常眼圧緑内障も多くいらっしゃるため、一概に眼圧が正常=緑内障ではないとは言えません。
日本における緑内障の割合を調べた多治見スタディでも正常圧緑内障は70%にのぼると算出されています。
一般に、眼圧は21mmH以上で”高眼圧”と呼ばれており、一つの指標になっています。また、季節で言うと冬が高く、日内変動では朝が高いことが分かっています。
検査は眼圧計によって行い、種類でいうと圧平式眼圧計と反跳式眼圧計の2種類に分けれれます。
・圧平式眼圧計:Goldmann圧平眼圧計,空気式眼圧計
・反跳式眼圧計:iCare眼圧計
緑内障における隅角検査
隅角を観察することは、緑内障の病型(種類)を判別する上で、大きな意味があります。
閉塞隅角緑内障と開放隅角緑内障を判別することが可能です。
また、狭隅角緑内障の場合は、その開放度が、
今後隅角の閉塞が起きるかどうかの目安になります。
検査は、・隅角鏡・超音波生体顕微鏡(ultrasound biomicroscopy, UBM)・前眼部光干渉断層計(optical coherence tomography, OCT)
を使って行われます。
隅角鏡検査は、直接隅角検査と間接隅角検査に分かれます。
直接隅角検査は、目で見るのと同じ像が得られることや狭い隅角も見やすいなどの特徴があります。
ただし手持ちの細隙灯顕微鏡やベッドが必要です。
一方で、間接隅角検査は手持ちの細隙灯顕微鏡検査で手軽にできるため、一般に使われています。
圧迫隅角検査では、
超音波生体顕微鏡では、
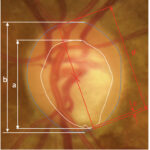
緑内障における眼底検査
眼底検査では、緑内障による形態的変化を観察します。
具体的には、乳頭では、乳頭辺縁部の狭細化が見られます。これは、視神経乳頭の陥凹の拡大、切痕、皿状変化、ラミナドットサイン、網膜血管の鼻側シフト、などがあれわれます。
辺縁部狭小化には、局所的な変化と乳頭全体均一に起こる変化が混在します。
綿状出血を認めることもあります。
さらに、視神経周囲の網膜所見としては、網膜神経繊維層欠損、乳頭周囲網脈絡膜萎縮があります。

緑内障における視野検査
緑内障の機能的障害は、主に視力障害に現れます。
正常視野は 横長の楕円形.上側と鼻側で60度, 下側で70~75度, 耳側で100 ~110度程度であり、検査結果には, 眼瞼下垂, 屈折異常, 中間透光体の混濁, 瞳孔径, 加齢などが影響します。
緑内障では、病気の進行と共に視野の欠損が見られます。
視野は、視野計によって計測でき、視野計の種類によって緑内障のどの時期(早期、中期、末期)に使用するかが変わってきます。
・動的視野(中期〜末期):Goldmann視野計
・静的視野計(早期〜後期):Humphrey視野計やOctopus視野
・その他(早期):Blue on yellow perimetry(short-wavelength automated
perimetry: SWAP), Frequency doubling technology(FDT)など



緑内障の治療

進行を遅らせる薬物療法と手術療法があります。
緑内障治療の原則
1 治療の目的は患者の視覚の質(QOV)と生活の質(QOL)の維持
2 最も確実な治療法は眼圧下降
3 個別化治療の選択:眼圧レベル,眼底変化と視野障害の程度,治療による効果, 患者のQOL,余命,危険因子の有無などを考慮して患者毎に決定
4 進行速度の減速:視野障害の進行速度を持続的に評価
5 危険因子の評価:高眼圧:ベースライン眼圧が高い, 経過中の平均眼圧が高い, 高齢,家族歴,角膜厚が薄い,落屑症候群,薬物アドヒアランスが不良
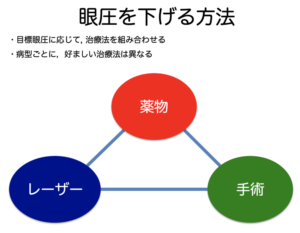
治療法1
薬物療法
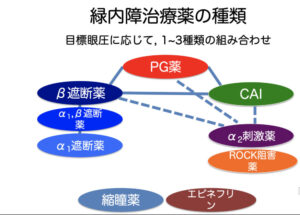
緑内障治療の点眼薬は、単剤投与(1つの使用)から開始しますが、効果が不十分な時は、多剤併用になります。
緑内障患者さんの43.2%が2剤以上併用していることが分かっています。
緑内障の治療薬は以下の通りです。黄色マーカーがよく使われるお薬です。
1) 局所投与薬
(1) プロスタグランジン関連薬(PG関連薬):キサラタン(ラタノプロスト)など
(2) 交感神経β受容体遮断薬(β遮断薬)
i) β受容体非選択性遮断薬:チモプトール(チモロール)など
ii) β1受容体選択性遮断薬
iii) α1β受容体遮断薬
(3) 炭酸脱水酵素阻害薬(局所投与製剤):トルソプト(ドルゾラミド)など (4) 交感神経α2受容体刺激薬(α2刺激薬):アイファガン(ブリモニジン)など
(5) Rhoキナーゼ阻害薬(ROCK阻害薬)
(6) 副交感神経刺激薬
(7) 交感神経α1受容体遮断薬(α1遮断薬)
(8) イオンチャネル開口薬
(9) 交感神経非選択性刺激薬
(10) 配合点眼薬
2) 全身投与薬
(1) 炭酸脱水酵素阻害薬(全身投与製剤):ダイアモックス錠(アセタゾラミド)
(2) 高張浸透圧薬:マンニトールなど
その中でもPG薬は緑内障治療薬の中心です
具体的なお薬の名前で言うと、・キサラタン(ラタノプロスト), トラバタンズ,タプロス,ルミガン です。
1日1回の点眼で高い眼圧下降効果があり、全身副作用ほとんどありません。注意点として、目の周りの皮膚の色素沈着、睫毛が太くなる等がありますので、点眼後5分で洗顔するよう指導しています。
治療法2
レーザー療法
レーザー虹彩切開術 目的:瞳孔ブロックを解除し前後房の圧差を解消して隅角を開大する. 適応:瞳孔ブロックによるPAC, PACG
レーザー隅角形成術(レーザー周辺部虹彩形成術) 目的:レーザーの熱凝固により虹彩周辺部を収縮させ隅角を開大する. 適応:プラトー虹彩によるPAC, PACG
レーザー線維柱帯形成術 目的:レーザーを線維柱帯に照射し房水流出率を改善する. 適応:POAG, 一部のSOAG(落屑緑内障, 色素緑内障), 高眼圧症
毛様体光凝固術
目的:毛様体をレーザーにより破壊し, 房水産生を抑制して眼圧下降を得る. 適応:濾過手術などの他の緑内障手術が無効あるいは適応がない症例. 重篤な合併 症を来しうるので眼圧下降の最終手段と考えるべきである.
治療法3
手術療法<概要>
緑内障の術式
・流出路再建術:トラベクロトミー, iStent
・濾過手術:トラベクレクトミー,エクスプレスシャント
・チューブシャント:アーメド緑内障バルブ,チューブ シャント手術
房水産生抑制 ・毛様体光凝固:ECP
治療法3-1
トラベクロトミー
トラベクロトミー(trabeculotomy)〜房水をシュレム氏管に流す
・安全性高い
・術後の高眼圧に注意
・眼圧下降薬続行
特にマイクロフックトラベクロトミーは、1ミリ以下の切開創から手術可能で術後の合併症も少ないとされています。
治療法3-2
トラベクレクトミー(trabeculectomy)
トラベクレクトミー(trabeculectomy)〜房水を結膜下に流す
・効果高い
・低眼圧(浅前房・脈絡膜剥離)に注意
・眼圧下降薬中止
治療法3-3
チューブシャント手術
・長いチューブ+プレート(ロングチューブ)
・眼球後方(赤道部)濾過手術
バルベルト緑内障インプラント (BGI)
(2011.8.31認可)
アーメド緑内障バルブ (AGV)
(2014.3.28認可

緑内障のよくある質問

Q 点眼時の注意点は?
点眼薬同士を5分以上開けてください。
また、エイゾプト、リズモンTGは10分以上
チモプトールXE点眼後は30分以上開けてください。
Q 急性緑内障の症状って?
ü 視力低下,虹輪視
ü 結膜充血,中等度散瞳
ü 眼痛・頭痛〜三叉神経痛・放散痛
ü 悪心・嘔吐・徐脈・発汗〜迷走神経反射 ü 食欲不振・血圧上昇








